Multiple Sklerose
Multiple Sklerose
Was ist eine Multiple Sklerose?
Multiple Sklerose (MS) ist eine chronisch entzündliche, neurodegenerative Erkrankung des Zentralnervensystems (ZNS – Gehirn und Rückenmark). Sie betrifft weltweit etwa 2,5 Millionen Menschen und ist damit die häufigste demyelinisierende Erkrankung bei jungen Erwachsenen.1,2
Durch die Entzündung im Gehirn kommt es zu einer Zerstörung von Nervenfasern, wodurch das Gehirn nicht mehr ungestört mit dem Körper, insbesondere den Muskeln und den Sinnesorganen, kommunizieren kann. Dadurch kann es bei Multiple Sklerose sowohl zu Störungen der Motorik als auch der Sinneswahrnehmungen kommen. Typische Symptome sind beispielsweise Lähmungen und Sehstörungen. Da die Entzündungen an unterschiedlichen Stellen des ZNS auftreten und über das Gehirn und Rückenmark verstreut sein können, sind die Beschwerden aber von Patient zu Patient unterschiedlich.3,4
Die Ursachen der Multiplen Sklerose sind bis heute nicht vollständig geklärt. Bekannt ist jedoch, dass es sich um eine Autoimmunerkrankung handelt. Das bedeutet, dass das körpereigene Immunsystem fehlgesteuert ist und sich gegen gesunde, körpereigene Strukturen richtet – im Falle der Multiplen Sklerose also gezielt gegen die Zellen des ZNS.5
Da es sich bei Multiple Sklerose um eine chronische Erkrankung handelt, konzentrieren sich die derzeitigen Therapien darauf, den Krankheitsverlauf zu modifizieren, indem sie die Krankheitsaktivität verringern und das Fortschreiten neurologischer Funktionseinschränkungen verlangsamen.6 Daneben sind auch symptomatische Behandlungsmöglichkeiten wichtig, um Patienten individuell dabei zu unterstützen, ihre persönlichen, sozialen und beruflichen Aufgaben zu erfüllen und ihre Lebensqualität zu verbessern.7
Degenerative Auswirkungen von Multiple Sklerose auf das ZNS

Auswirkungen von Multiple Sklerose auf das zentrale Nervensystem
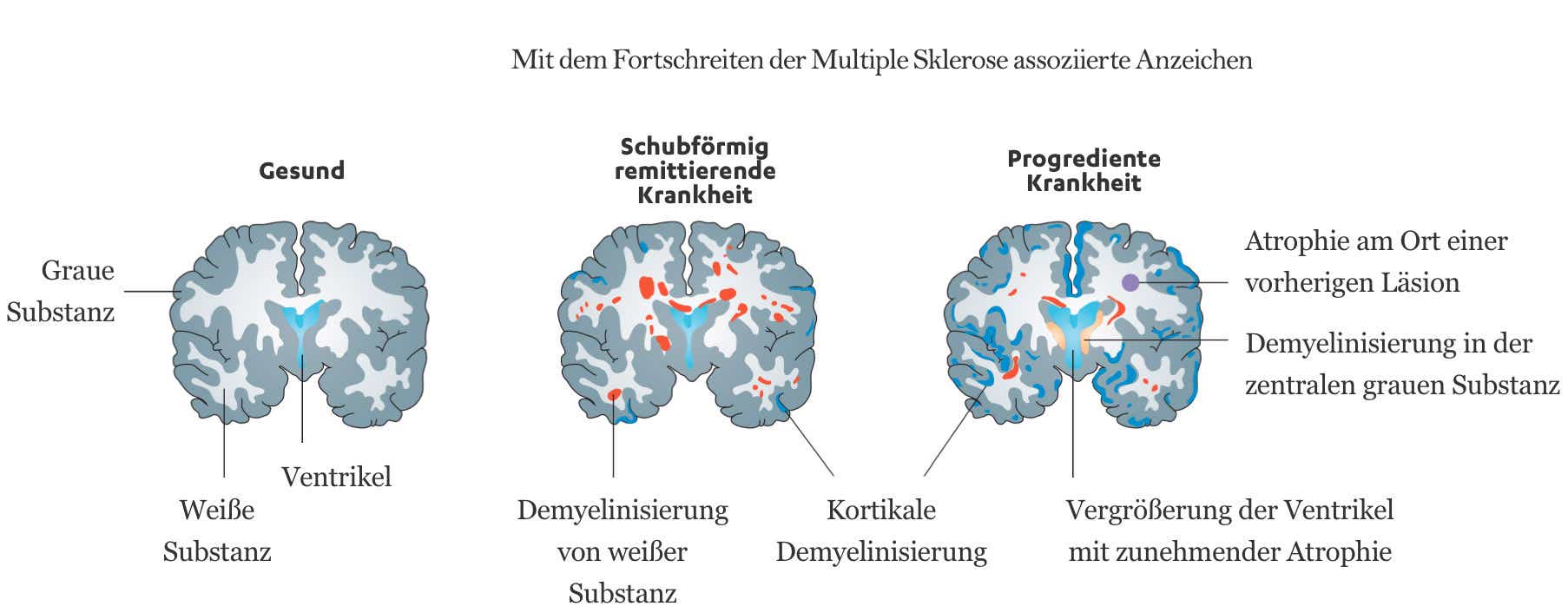
Schädigungen des zentralen Nervensystems
Schädigungen bei Multiple Sklerose können grundsätzlich jedes Areal im ZNS betreffen, es gibt jedoch einige bevorzugte Areale, die sogenannten Prädilektionsstellen, wie die periventrikuläre, kortikale bzw. juxtakortikale, infratentorielle und spinale Region.9
Läsionen bei Multiple Sklerose
MS-Läsionen sind Kennzeichen in der MRT-Bildgebung. Der Grad der Entzündung lässt sich über die Menge von aufgenommenem Kontrastmittel (Gadolinium) ermitteln.2 MS-Läsionen werden durch Infiltration von Zellen des Immunsystems über die Blut-Hirn-Schranke verursacht, was Entzündungen, Demyelinisierung, Gliose und neuroaxonale Degeneration fördert und zu einer Störung der neuronalen Signalübertragung führt. Läsionen durch Multiple Sklerose zeigen Hinweise auf eindringende periphere Immunzellen.1
Die Entzündung ist in den akuten Stadien der MS stärker ausgeprägt, kann sich jedoch bis in die chronischen Stadien fortsetzen. Zu den peripheren Immunzellen, die MS-Läsionen infiltrieren, gehören Makrophagen, T-Zellen, B-Zellen und Plasmazellen. In späteren Stadien der Krankheit fördern diese Zellen des Immunsystems zusammen mit aktivierter Mikroglia und Astrozyten im ZNS die Atrophie der grauen und weißen Substanz.1
Remodeling bei Multiple Sklerose
Remodeling† ist bei Multiple Sklerose in einem gewissen Umfang möglich. Ein Remodeling kann durch mehrere potenzielle Mechanismen im ZNS erfolgen und dessen Funktion teilweise wiederherstellen oder erhalten.2,10
- Remyelinisierung - Der regenerative Prozess zur Wiederherstellung von Myelinscheiden der Nervenfasern variiert bei Multiple Sklerose. Das Ausmaß der Remyelinisierung ist sowohl zwischen Individuen als auch während des Krankheitsverlaufs heterogen.2 Diese Variabilität kann von mehreren Faktoren abhängen, darunter dem Alter des Patienten, dem Vorhandensein von Oligodendrozytenvorläufern‡, der axonalen Integrität und der Lage der Läsionen.2
- Plastizität des Gehirns, einschließlich der Reorganisation synaptischer Verbindungen. Unter Plastizität des Gehirns versteht man Mechanismen, die Defizite bei der synaptischen Signalübertragung kompensieren. Dazu können die an Synapsen beobachteten Vorgänge wie die Langzeitpotenzierung (LTP) und Langzeitdepression (LTD) beitragen. Bei der Langzeitpotenzierung ist die synaptische Erregbarkeit längerfristig erhöht. Im Gegenteil dazu führt die Langzeitdepression zu einer dauerhaften Abnahme der synaptischen Wirksamkeit.12
†Wiederherstellung oder Neuordnung neuronaler Verbindungen.
‡Zelltyp, der Myelin im ZNS erzeugt.
Neurologische Signalübertragung im Nervensystem
Bei Multiple Sklerose sind neurologische Signalwege gestört.
- Gleichgewicht des GABAergen und glutamatergen Systems. Eine Entzündung des ZNS bei Multiple Sklerose verursacht ein ausgeprägtes Ungleichgewicht zwischen der GABAergen und der glutamatergen Signalübertragung sowie einen Verlust von Synapsen, was zu einer diffusen „Synaptopathie“ führt. Eine veränderte synaptische Übertragung kann unabhängig von der Demyelinisierung und dem axonalen Verlust früh bei MS auftreten und anschließend exzitotoxische Schäden (und letztendlich Neurodegeneration) verursachen.13
- Hochregulierung von Sphingosin-1-phosphat (S1P) -Rezeptoren. S1P-Rezeptoren werden mit zahlreichen physiologischen Prozessen korreliert, wie z.B. Gefäßentwicklung, ZNS-Homöostase, Lymphozytenaustritt aus den lymphatischen Organen und Lymphozytenorganen sowie Lymphozyten-Chemotaxis.14,15 Sie sind im ZNS von Menschen mit MS hochreguliert.17 Die hochregulierte S1P-Signalübertragung hemmt die Axon-Lenkung, indem sie einen Kollaps des Wachstumskegels§ und das Zurückziehen der Neuriten verursacht.18 Sie wird auch mit aktivierten Astrozyten in Verbindung gebracht.16
§Spezialisiertes Ende eines Axons, das die Richtung des Wachstums bestimmt und lenkt.
Funktionale Konnektivität bei Multiple Sklerose
Die funktionale Konnektivität in neuronalen Netzen kann durch Multiple Sklerose beeinträchtigt werden. Neuere Forschungen haben einen Netzwerkansatz gewählt, bei dem mithilfe funktionaler Konnektivität die Reaktion des Gehirns auf MS-bedingte Schädigungen untersucht wurde.
Es wird angenommen, dass MS-bedingte Schädigungen die Kommunikationsnetzwerke zwischen verschiedenen Gehirnregionen beeinflussen. Diese Änderungen in der Netzwerkkommunikation und -organisation können die funktionale Konnektivität bei Multiple Sklerose verändern.19
- Verminderte Effizienz. Studien haben gezeigt, dass die Gesamteffizienz im Gehirn von Menschen mit Multiple Sklerose im Vergleich zum Gehirn von Menschen ohne Multiple Sklerose verringert ist.19,20
- Kortikale Reorganisation. Es wurde gezeigt, dass eine kortikale Reorganisation im Gehirn von Patienten im Frühstadium der schubförmigen remittierenden Multiple Sklerose (RRMS) auftritt. Das Auftreten dieser reorganisatorischen Veränderungen wurde sowohl bei Menschen mit als auch ohne Krankheitsaktivität gemäß NEDA-3 beobachtet.21,¶
¶In einer 1-jährigen Longitudinalstudie zeigten Patienten mit früher RRMS, die die Kriterien für keinen Nachweis einer Krankheitsaktivität erfüllten (NEDA-3 = No evidence of disease activity; n = 56), und solche mit Nachweis einer Krankheitsaktivität (n = 36) eine Zunahme der lokalen kortikalen Verbindungen. Diese Veränderung wurde bei gesunden Kontrollen (n = 101) im gleichen Zeitraum nicht beobachtet.21
Eine veränderte funktionelle Konnektivität wurde mit Veränderungen der MS-Symptome in Verbindung gebracht. Kognitive und motorische Leistung sowie andere neurologische Funktionsstörungen (z. B. Fatigue, Sehstörungen, Depressionen und Schlafstörungen) sind häufig mit Änderungen der funktionellen Konnektivität oder der Netzwerkkohärenz verbunden.19
DER KLINISCHE VERLAUF VON MULTIPLE SKLEROSE IST HETEROGEN
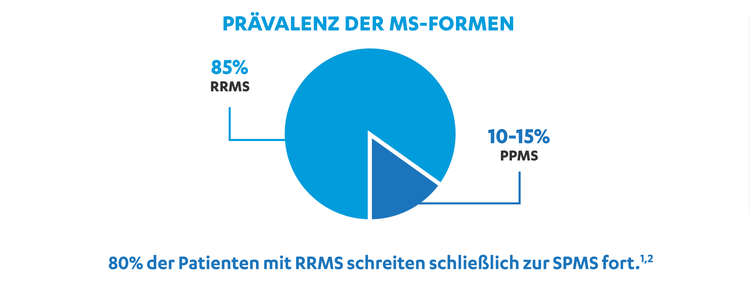
Einmal diagnostiziert, gibt es verschiedene Verlaufsformen der MS, darunter schubförmig remittierend (RRMS), sekundär progredient (SPMS) oder primär progredient (PPMS).2
Bevor Multiple Sklerose diagnostiziert wird, können bei Patienten ein radiologisch isoliertes Syndrom (RIS) oder ein klinisch isoliertes Syndrom (CIS) auftreten.2
PPMS betrifft ungefähr 10% bis 15% der neu diagnostizierten Patienten mit Multiple Sklerose. RRMS betrifft ungefähr 85% der Patienten mit Multiple Sklerose, und ist durch wiederkehrende Schübe gekennzeichnet.
Schübe sind durch neurologische Defizite gekennzeichnet, die mit Entzündungen und Demyelinisierung einhergehen und im MRT typischerweise als Läsionen der weißen Substanz erkennbar sind.2 Die Intensität der Schübe kann stark variieren, die anschließende neurologische Remission kann vollständig oder unvollständig sein. Multiple Sklerose Symptome können dabei ebenso von Patient zu Patient variieren.22
Leitlinien für die Multiple Sklerose Diagnose: 2017 Aktualisierung der McDonald-Kriterien9
Die McDonald-Kriterien dienen sowohl in der MS-Forschung als auch in der klinischen Praxis als diagnostische Leitlinien. Im Jahr 2017 überprüfte und aktualisierte das internationale Gremium für die Multiple Sklerose Diagnose diese Leitlinien auf der Grundlage von klinischen, bildgebenden Verfahren sowie Laborerkenntnissen.9
Für die Diagnose der Multiple Sklerose gelten die sogenannten modifizierten McDonald-Kriterien. Diese beruhen auf dem Konzept der zeitlichen und örtlichen Dissemination. Hierbei bedeutet die zeitliche Dissemination, dass im Verlauf der Erkrankung neue Entzündungsherde nachweisbar sind. Die räumliche Dissemination beschreibt das Auftreten von MS-typischen Läsionen an mehr als einem Ort.23
Zusätzlich stützt sich die Diagnose der Multiple Sklerose auf den Ausschluss wichtiger Differenzialdiagnosen. Auch die Revision der McDonald-Diagnosekriterien im Jahr 2017 folgt diesen Prinzipien, berücksichtigt neue Daten zur MRT-Bildgebung und stärkt die Rolle der Liquordiagnostik bei der schubförmigen Verlaufsform. Wichtigstes Ziel ist eine möglichst frühzeitige zuverlässige Diagnosestellung, damit zeitnah mit einer verlaufsmodifizierenden Therapie begonnen werden kann. Neu in der revidierten Diagnose ist, dass charakteristische Liquorbefunde für das Kriterium der zeitlichen Dissemination und kortikale MRT-Läsionen berücksichtigt werden. Zudem ist die Differenzierung zwischen asymptomatischen und symptomatischen MRT-Läsionen aufgehoben.24
Neue Grenzen im Multiple Sklerose Management

Die Schubrate und die Messung der Beeinträchtigung, einschließlich des EDSS-Wertes (Expanded Disability Status Scale), sind typische primäre Endpunkte klinischer Studien für die Zulassung krankheitsmodifizierender Therapien zur Behandlung von Multiple Sklerose. Die Schubrate dient als Maß für die entzündliche Aktivität, während der EDSS-Wert den Schweregrad der Behinderung angibt. Diese beiden Parameter spiegeln unterschiedliche pathologische Prozesse wider, die bei Patienten mit Multiple Sklerose auftreten.25
Bei Therapieentscheidungen wird oft der Reduzierung von Schüben und Läsionen Priorität eingeräumt. Es ist jedoch wichtig zu wissen, dass für Patienten das Symptommanagement ein wichtiger Aspekt in ihrer Multiple Sklerose Therapie ist.7
Multiple Sklerose Symptombeobachtung zum besseren Patientenmanagement
Wie die Krankheit selbst sind auch die Symptome von Multiple Sklerose heterogen und unvorhersehbar.1
Die Multiple Sklerose Behandlung kann aufgrund der Variabilität der Symptome von Patient zu Patient verschieden und komplex sein. Darüber hinaus sind viele der Symptome „unsichtbar“, d.h. sie werden nicht als offenkundig beeinträchtigend von anderen Menschen wahrgenommen.26,27
Obwohl jeder Patient mit Multipler Sklerose seine Erkrankung auf unterschiedliche Weise erleben kann, sind einige der häufigsten Symptome im Verlauf der Multiplen Sklerose nachstehend in der Graphik dargestellt28:
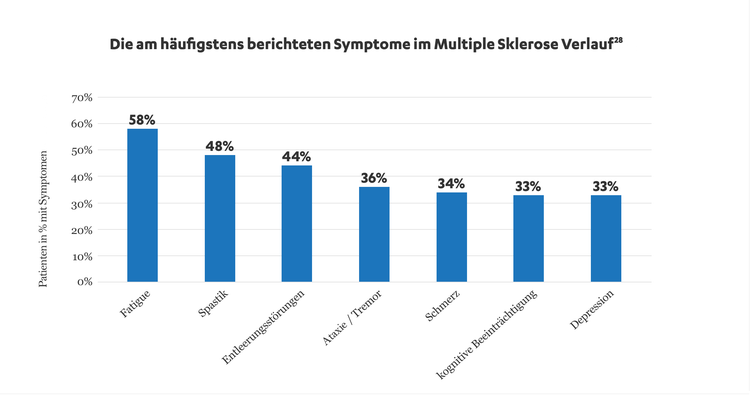
Die Daten stammen aus dem Deutschen MS-Register, einem großen nationalen Register, das von der Deutschen Multiple Sklerose Gesellschaft (DMSG) 2001 initiiert wurde. Diese Datenbank sammelt Daten von MS-Patienten hinsichtlich der Krankheitsmerkmale, Behandlung und Nutzung der Gesundheitsversorgung und stellt diese zur Verfügung. Für die Auswertung der Prävalenz der Symptome wurden die Daten von 35.755 Patienten, die zwischen 2005 bis 2016 ermittelt wurden, herangezogen.28
Unsichtbare Multiple Sklerose Symptome26,27
Die "unsichtbaren" Multiple Sklerose Symptome (wie Fatigue, kognitive Beeinträchtigung, Schmerzen, Blasen- und Darmfunktionsstörungen, verschwommenes Sehen, sexuelle Probleme und sensorische Dysfunktionen) sind für das Wohlbefinden eines Patienten ebenso wichtig wie die "sichtbaren" Symptome.27,29
Aufgrund der für Außenstehende „Unsichtbarkeit der Symptome“ fühlen sich viele Betroffene von ihren Freunden, Familien, Kollegen und medizinischem Personal nicht ernst genommen oder sogar angezweifelt. Durch die Berücksichtigung dieser „unsichtbaren“ MS-Symptome kann verhindert werden, dass sie nicht übersehen, falsch eingeordnet oder unbehandelt bleiben.27
Ein Gesamtbild der Multiple Sklerose ergibt sich nur, wenn man alle Aspekte dieser Erkrankung mit einbezieht. Insbesondere die „unsichtbaren“ Symptome der Multiplen Sklerose Schmerz und Depression verursachen einen hohen Leidensdruck bei den Patienten und sollten bei ärztlichen Untersuchungen regelmäßig kontrolliert werden.26
Mechanismen, die den Multiple Sklerose Symptomen zugrunde liegen

Für bestimmte Symptome der Multiple Sklerose ist die Hauptursache bekannt.
Beispielsweise haben ca. 70 % aller Patienten mit Multiple Sklerose im Laufe des Lebens eine Sehnervenentzündung (Neuritis nervi optici).30
Die Pathophysiologie anderer vorherrschender Multiple Sklerose Symptome sind jedoch nach wie vor wenig bekannt und werden derzeit noch untersucht.31
Aktuelle Hypothesen zu den pathophysiologischen Mechanismen, die der primären Fatigue bei MS zugrunde liegen, sind beispielsweise32:
STRUKTURELLE SCHÄDEN AN DER WEISSEN UND GRAUEN SUBSTANZ
ENTZÜNDUNGSPROZESSE (INNERHALB ODER AUSSERHALB DES ZNS)
DURCH LÄSIONEN ODER ENTZÜNDUNGEN HERVORGERUFENE STÖRUNG DER NETZWERKE DES GEHIRNS
VERÄNDERUNGEN IN DER METAKOGNITION
Multiple Sklerose-Symptome können auch als Folge anderer Symptome oder Faktoren im Zusammenhang mit der Erkrankung oder unerwünschter Nebenwirkungen der Behandlung auftreten.
Beispiele für solche sekundären Multiple Sklerose Symptome sind Harnwegsinfektionen aufgrund von Blasenfunktionsstörungen oder Müdigkeit aufgrund von Schlafmangel bedingt durch MS-Symptome wie Muskelkrämpfe oder Blasenprobleme.33,34
MULTIPLE SKLEROSE SYMPTOME - AUSWIRKUNGEN AUF DIE LEBENSQUALITÄT VON PATIENTEN
MS-Symptome können früh auftreten und die Lebensqualität der Patienten beeinträchtigen.
MS-Symptome können zu Erkrankungsbeginn auftreten und die körperliche Funktionsfähigkeit, das emotionale Wohlbefinden und die Lebensqualität beeinträchtigen. Mit dem Krankheitsprogress und einer Zunahme an Schädigungen im Gehirn können fortschreitende Funktionseinschränkungen eine schwere Belastung für die Patienten und ihre Familien darstellen.6
Schübe, das Fortschreiten der körperlichen Beeinträchtigung und die in der Magnetresonanztomographie (MRT) sichtbare Krankheitsaktivität spiegeln nur einen Teil der Auswirkungen wider, die MS auf das Leben der Patienten hat.37 MS-Symptome wurden mit negativen Auswirkungen auf Patienten in Verbindung gebracht, darunter35,36:

Einschränkungen bei intensiven körperlichen Aktivitäten

Einschränkungen bei beruflichen Tätigkeiten

Fatigue / Erschöpfung

Einschränkung in der Alltagskompetenz wie Arbeit, Haushalt, Kinderbetreuung und Freizeitaktivitäten

Emotionale und finanzielle Belastung
Patientenaufklärung ist bei Multiple Sklerose von entscheidender Bedeutung

Es ist wichtig, dass Patienten, die mit Multiple Sklerose leben, informiert sind und Zugang zu Bildungsprogrammen und multidisziplinären Teams haben. Dies kann ihnen dabei helfen die Komplexität der MS-Symptome zu bewältigen und sich an ihr Leben mit MS anzupassen.7
MULTIPLE SKLEROSE SYMPTOMEN MEHR BEACHTUNG SCHENKEN
Warum lohnt es sich, Multiple Sklerose Patienten auf ihre Symptome anzusprechen?
Obwohl die Symptome der MS komplex sind und ihre Pathophysiologie nicht vollständig verstanden wird, sind ihre Auswirkungen auf die Patienten klar:
PATIENTEN MIT MS ERLEBEN EIN BREITES SPEKTRUM VON MS-SYMPTOMEN.27
VIELE MULTIPLE SKLEROSE SYMPTOME SIND "UNSICHTBAR".27
MS-SYMPTOME KÖNNEN SICH MIT DER ZEIT VERSCHLIMMERN UND PATIENTEN ERHEBLICH BEEINTRÄCHTIGEN.35,36,37
Quellen
Alle Quellen anzeigen
- Dendrou CA, Fugger L, Friese MA. Immunopathology of multiple sclerosis. Nat Rev Immunol. 2015; 15(9): 545-558.
- Filippi M, Bar-Or A, Piehl F, et al. Multiple sclerosis. Nat Rev Dis Primers. 2018; 4(1): 43.
- Neurologen und Psychiater im Netz. Erkrankungsbild bei Multipler Sklerose (MS). neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/multiple-sklerose-ms/krankheitsbild/. Abruf: November 2020.
- Dmsg. Deutsche Multiple Sklerose Gesellschaft Bundesverband e.V. Was ist Multiple Sklerose? dmsg.de/multiple-sklerose-infos/was-ist-ms/. Abruf: November 2020.
- Neurologen und Psychiater im Netz. Ursachen und Risikofaktoren einer Multiplen Sklerose. neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/multiple-sklerose-ms/ursachen/. Abruf: November 2020.
- Giovannoni G, Butzkueven H, Dhib-Jalbut S, et al. Brain health: time matters in multiple sclerosis. Mult Scler Relat Disord. 2016; 9 Suppl 1:S5-S48.
- Shah P. Symptomatic management in multiple sclerosis. Ann Indian Acad Neurol. 2015; 18(Suppl 1): S35-S42.
- Cerqueira JJ, Compston DAS, Geraldes R, et al. Time matters in multiple sclerosis: can early treatment and long-term follow-up ensure everyone benefits from the latest advances in multiple sclerosis? J Neurol Neurosurg Psychiatry. 2018; 89(8): 844-850.
- Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol. 2018; 17(2): 162-173.
- Kerschensteiner M, Bareyre FM, Buddeberg BS, et al. Remodeling of axonal connections contributes to recovery in an animal model of multiple sclerosis. J Exp Med. 2004; 200(8): 1027-1038.
- Abu-Rub M, Miller RH. Emerging cellular and molecular strategies for enhancing central nervous system (CNS) remyelination. Brain Sci. 2018; 8(6): 111.
- Di Filippo M, de Iure A, Durante V, et al. Synaptic plasticity and experimental autoimmune encephalomyelitis: implications for multiple sclerosis. Brain Res. 2015; 1621:205-13.
- Mandolesi G, Gentile A, Musella A, et al. Synaptopathy connects inflammation and neurodegeneration in multiple sclerosis. Nat Rev Neurol. 2015;11(12):711-724.
- Meacci E, Garcia-Gil M. S1P/S1P receptor signaling in neuromuscular disorders. Int J Mol Sci. 2019; 20(24): 6364.
- Garris CS, Blaho VA, Hla T, Han MH. Sphingosine-1-phosphate receptor 1 signalling in T cells: trafficking and beyond. Immunology. 2014; 142(3): 347-353.
- Fischer I, Alliod C, Martinier N, et al. Sphingosine kinase 1 and sphingosine 1-phosphate receptor 3 are functionally upregulated on astrocytes under pro-inflammatory conditions. PLoS One. 2011; 6(8): e23905.
- Van Doorn R, Van Horssen J, Verzijl D, et al. Sphingosine 1-phosphate receptor 1 and 3 are upregulated in multiple sclerosis lesions. Glia. 2010; 58(12): 1465-1476.
- Fincher J, Whiteneck C, Birgbauer E. GPCR cell signaling pathways mediating embryonic chick retinal growth cone collapse induced by LPA and S1P. Dev Neurosci. 2014; 36(6): 443-453.
- Tahedl M, Levine SM, Greenlee MW, et al. Functional connectivity in multiple sclerosis: recent findings and future directions. Front Neurol. 2018; 9: 828.
- Li Y, Jewells V, Kim M, et al. Diffusion tensor imaging based network analysis detects alterations of neuroconnectivity in patients with clinically early relapsing-remitting multiple sclerosis. Hum Brain Mapp. 2013; 34(12): 3376-3391.
- Fleischer V, Koirala N, Droby A, et al. Longitudinal cortical network reorganization in early relapsing–remitting multiple sclerosis. Ther Adv Neurol Disord. 2019; 12: 1756286419838673.
- Managing relapses. National Multiple Sclerosis Society. Accessed June 29, 2020. nationalmssociety.org/Treating-MS/Managing-Relapses.
- Dmsg. Deutsche Multiple Sklerose Gesellschaft Bundesverband e.V. MS verstehen – Diagnostik. dmsg.de/multiple-sklerose-infos/ms-verstehen/vom-symptom-zur-therapie/diagnostik/. Abruf: November 2020.
- Aktas O, Wattjes MP, Stangel M al. Diagnose der Multiplen Sklerose: Revision der McDonald-Kriterien 2017. Der Nervenarzt: 12/2018.
- Zhang Y, Salter A, Wallström E, et al. Evolution of clinical trials in multiple sclerosis. Ther Adv Neurol Disord. 2019; 12: 1756286419826547. Published 2019 Feb 21. doi:10.1177/1756286419826547.
- White CP, White MB, Russell CS. Invisible and visible symptoms of multiple sclerosis: which are more predictive of health distress? J Neurosci Nurs. 2008; 40(2): 85-102.
- Parker LS, Topcu G, De Boos D, das Nair R. The notion of "invisibility" in people's experiences of the symptoms of multiple sclerosis: a systematic meta-synthesis. Disabil Rehabil. 2020:1-15. doi: 10.1080/09638288.2020.1741698. Epub ahead of print. PMID: 32208036.
- Rommer PS, Eichstädt K, Ellenberger D, et al. Symptomatology and symptomatic treatment in multiple sclerosis: Results from a nationwide MS registry. Mult Scler. 2019 Oct; 25(12): 1641-1652.
- Green R, Cutter G, Friendly M, et al. Which symptoms contribute the most to patients’ perception of health in multiple sclerosis? Multiple Scler J Exp Transl Clin. 2017; 3(3): 1–6.
- Toosy AT, Mason DF, Miller DH. Optic neuritis. Lancet Neurol 2014; 13: 83–99.
- Bisecco A, Di Nardo F, Docimo R, et al. Fatigue in multiple sclerosis: the contribution of resting-state functional connectivity reorganization. Mult Scler. 2018; 24(13): 1696-1705.
- Manjaly ZM, Harrison NA, Critchley HD, et al. Pathophysiological and cognitive mechanisms of fatigue in multiple sclerosis. J Neurol Neurosurg Psychiatry. 2019; 90(6): 642-651.
- MS symptoms. National Multiple Sclerosis Society. Accessed June 29, 2020. nationalmssociety.org/Symptoms-Diagnosis/MS-Symptoms.
- Khan F, Amatya B, Galea M. Management of fatigue in persons with multiple sclerosis. Front Neurol. 2014; 5: 177.
- Ysrraelit MC, Fiol MP, Gaitán MI, Correale J. Quality of Life Assessment in Multiple Sclerosis: Different Perception between Patients and Neurologists. Front Neurol. 2018; 8:729.
- Mortensen G, Rasmussen PV. The impact of quality of life on treatment preferences in multiple sclerosis patients. Patient Prefer Adherence. 2017; 11: 1789-1796.
- McKenzie T, Quig ME, Tyry T, et al. Care partners and multiple sclerosis: differential effect on men and women. Int J MS Care. 2015; 17(6): 253-260.
Zuletzt geändert am: 16.05.2022
Autoren- & Quellinformationen
Dieser Text entspricht den redaktionellen Standards der Janssen Medical Cloud. Hier erfahren Sie mehr über unsere redaktionellen Standards.
Dieser Text wurde von Dr. med. Sebastian Möller, Mitarbeiter bei Janssen Deutschland und Mitglied des Janssen Expertenbeirats, geprüft. Lernen Sie unseren Expertenbeirat kennen.