Schizophrenie
Schizophrenie

Schizophrenie bzw. schizophrene Psychose
Die Schizophrenie ist eine psychische Erkrankung, die in allen Kulturen annähernd gleich häufig auftritt und Menschen jeder sozialen Schicht treffen kann. Die Lebenszeitprävalenz, also die Wahrscheinlichkeit, zu irgendeinem Zeitpunkt des Lebens an Schizophrenie zu erkranken, liegt zwischen 0,5 und 1%, die Angaben variieren je nach Studie.1 Das bedeutet, in Deutschland sind rund 800.000 Menschen von Schizophrenie betroffen; Frauen und Männer erkranken etwa gleich häufig, wobei Männer im Schnitt 3 bis 4 Jahre eher diagnostiziert werden als Frauen. Die ersten Anzeichen einer Schizophrenie treten typischerweise im frühen Erwachsenenalter auf, und zwar bei Männern zwischen dem 20. und 25. und bei Frauen zwischen dem 25. und 30. Lebensjahr.2
Menschen mit Schizophrenie leiden an einem Realitätsverlust, der zu Halluzinationen, Wahnvorstellungen, gestörtem Denken und ungewöhnlichem Verhalten führen kann. Manche Betroffene verlieren den Bezug zur Realität fast vollständig. Schizophrenie kann heute gut behandelbar sein. Die Therapie einer Schizophrenie setzt sich aus einer individuell abgestimmten Kombination von medikamentöser Therapie, Psychotherapie und anderen therapeutischen Verfahren (Ergotherapie, Soziotherapie etc.) zusammen. Die Kombination dieser Methoden kann den Betroffenen ermöglichen, besser mit der Erkrankung umzugehen und ein weitgehend normales Leben zu führen.
Verlauf einer Schizophrenie
Genauso vielfältig wie das Krankheitsbild der Schizophrenie, ist auch der Beginn und Verlauf der Erkrankung. Sie kann plötzlich und akut ausbrechen oder sich schleichend entwickeln, was der Betroffene selbst meist gar nicht bemerkt.
In den meisten Fällen gibt es eine Vorphase (Prodromalphase), in der der Betroffene eine besondere emotionale Empfindlichkeit und Angespanntheit verspürt. Durch die immer stärker werdende Fehleinschätzung der Wirklichkeit (Wahnvorstellungen: krankhafte, in der realen Umwelt nicht zu begründende zwanghafte Vorstellung, Idee) wird er immer unsicherer und zieht sich sozial immer mehr zurück.
In der folgenden Phase treten die typischen Symptome (Verfolgungswahn, Stimmenhören etc.) immer häufiger auf – oft schubweise. Ein solcher akuter Schub ist durch Wahnvorstellungen und Halluzinationen, Unruhe und Erregung und oft auch Verhalten und Handlungen charakterisiert, die für Außenstehende unverständlich sind. Nach einem akuten Schub schwächen sich die Symptome meist wieder ab oder verschwinden ganz. Bleibt das Vollbild der Schizophrenie bestehen, spricht man von einer Chronifizierung.
Symptome der Schizophrenie
Wie bereits beschrieben, hat die Schizophrenie ein sehr komplexes und vielfältiges Erscheinungsbild. Jemand, der an Schizophrenie erkrankt ist, sieht die Welt mitunter anders als seine Mitmenschen. Möglicherweise leidet er oder sie unter Halluzinationen, das heißt, er oder sie kann Dinge hören, sehen, riechen oder fühlen, die andere nicht wahrnehmen. Solche „eingebildeten“ Wahrnehmungen gehören zu den typischen Symptomen der Schizophrenie, kommen aber auch bei anderen Erkrankungen vor. Menschen mit Schizophrenie können meistens nicht erkennen, dass die Erscheinungen, die sie wahrnehmen, nicht real sind. Das kann beim Betroffenen Ängste verursachen und ein für die Umwelt unerklärliches Verhalten auslösen.
Die Leitsymptome für Schizophrenie sind (nach ICD-10):
- Gedankenlautwerden, -eingebung, -entzug, -ausbreitung.
- Kontroll- oder Beeinflussungswahn; das Gefühl, Körperbewegungen, Gedanken, Tätigkeiten oder Empfindungen seien fremdgesteuert; Wahnwahrnehmungen.
- Kommentierende oder dialogische Stimmen.
- Anhaltender, kulturell unangemessener oder völlig unrealistischer Wahn.
- Anhaltende Halluzinationen jeder Sinnesmodalität.
- Gedankenabreißen oder -einschiebungen in den Gedankenfluss.
- Symptome wie Erregung, Haltungsstereotypien, Negativismus oder Stupor (Erstarrung).
- Negative Symptome wie auffällige Apathie (Teilnahmslosigkeit), Sprachverarmung, verflachter oder inadäquater Affekt (Gemütsbewegung).
(Verändert nach)3
Die Symptome, unter denen Menschen mit Schizophrenie leiden, lassen sich in folgende Gruppen einteilen:
1. Positivsymptome

In der akuten Phase der Schizophrenie stehen Symptome im Vordergrund, die nur durch die Erkrankung auftreten, also „hinzugefügt“ sind (daher „positiv“). Hierzu gehören zum Beispiel Halluzinationen und Verfolgungswahn. Meist können die Betroffenen in dieser Phase selbst nicht erkennen, dass Sie krank sind.
2. Negativsymptome

Während der chronischen Phase der Schizophrenie überwiegt das Fehlen oder die Verminderung bestimmter psychischer und emotionaler Funktionen. Das sind die so genannten Negativ- oder „Minus“-Symptome (weil etwas fehlt), zum Beispiel: sozialer Rückzug, abnehmende Interessen, Antriebslosigkeit und Vernachlässigung des Äußeren.
3. Kognitive Symptome

Menschen mit Schizophrenie zeigen auch Beeinträchtigungen der kognitiven Funktionen, wie Aufmerksamkeit, Gedächtnis und Konzentration. Gerade während einer akuten Phase erscheint das Denken zerfahren und für Außenstehende nicht nachvollziehbar. Häufig sind dann auch Sprache und Satzbau gestört oder es kommen Wortneubildungen (Neologismen) vor.
Diese Symptomliste ist natürlich sehr abstrakt und die Symptome sind in der Realität individuell sehr unterschiedlich. Jeder Betroffene – ob Patient oder Angehöriger – macht seine eigenen Erfahrungen mit der Erkrankung.
Ursachen der Schizophrenie
Es gibt keine bekannte Hauptursache für die Schizophrenie. Wie bei anderen häufigen chronischen Erkrankungen, wie etwa Herz-Kreislauferkrankungen, geht man davon aus, dass diverse Faktoren zusammenspielen und zur Entstehung beitragen.
Familien-, Adoptions- und Zwillingsstudien weisen darauf hin, dass die Anfälligkeit, für Schizophrenie zumindest zum Teil auf genetischer Veranlagung beruht. So nimmt die Wahrscheinlichkeit an Schizophrenie zu erkranken, mit steigendem Verwandtschaftsgrad zum Erkrankten zu. Sind beide Eltern an Schizophrenie erkrankt, liegt das Schizophrenie-Risiko für ihr Kind bei ca. 40%. Auch bei Zwillingen ist die Wahrscheinlichkeit erhöht, dass beide Geschwister erkrankt sind: sie liegt bei zweieiigen Zwillingen bei ca. 15%, bei eineiigen Zwillingen bei 50%.4
Dass dieser Wert bei eineiigen Zwillingen zwar hoch ist, aber nicht 100% beträgt, zeigt aber auch, dass die genetischen Faktoren nicht die alleinige Ursache für Schizophrenie sein können. Vermutlich trägt auch nicht ein Gen, sondern eine Vielzahl unabhängiger Mutationen zur Entstehung bei.5
Vererbung spielt auch nicht die wichtigste Rolle bei der Entstehung der Schizophrenie. So sind bei 80% der Schizophrenie-Patienten keine weiteren Erkrankungsfälle in der Familie bekannt.6 Daraus schließt man, dass „ein Zusammenspiel von unterschiedlichen Faktoren (Genetik, Umweltfaktoren, biographische Faktoren und viele mehr)“6 bei der Entstehung und Entwicklung einer Schizophrenie eine Rolle spielen.
Schizophrenie durch Cannabis oder andere Drogen?
Die Frage, ob Cannabis und andere Rauschdrogen mit psychiatrischen Erkrankungen wie Schizophrenie in Zusammenhang stehen, wird seit Jahren heiß diskutiert. Bisher war man sich einig, dass zumindest Cannabiskonsum das Psychose-Risiko erhöht. Der Effekt schien jedoch statistisch relativ gering zu sein und hauptsächlich Personen zu betreffen, bei denen das Psychose-Risiko bereits erhöht war.
Nun liegt eine der größten Studien zu dieser Frage vor, in der die Daten von mehr als 3 Millionen Personen enthalten sind. Dänische Wissenschaftler um Prof. Merete Nordentoft analysierten insgesamt mehr als 200.000 Fälle von Drogenmissbrauch und über 21.000 Schizophrenie-Diagnosen.
Wie die Studie ergab, erhöhte der Missbrauch einer Substanz tatsächlich das Risiko einer Schizophrenie, und zwar wie folgt:
- Cannabis: 5,2-fach
- Alkohol: 3,4-fach
- Halluzinogene: 1,9-fach
- Beruhigungsmittel: 1,7-fach
- Amphetamine: 1,24-fach
Die Autoren folgerten: "Unsere Ergebnisse belegen einen signifikanten Zusammenhang zwischen nahezu jeder Art von Drogenmissbrauch und einem erhöhten Risiko, später an Schizophrenie zu erkranken." (Übersetzung des Autors)7
Allerdings ist es unmöglich zu beweisen, ob der Drogenmissbrauch die Schizophrenie verursacht oder umgekehrt. Es besteht auch die Möglichkeit, dass jemand, der für Schizophrenie anfälliger ist, eher Drogen missbraucht, oder dass Personen sowohl für die Entwicklung von Schizophrenie als auch für Drogenmissbrauch anfälliger sind.7
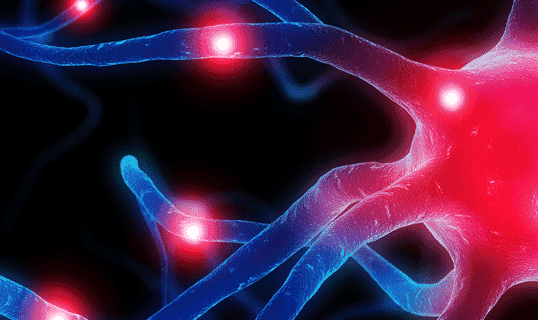
Chemische und neurobiologische Veränderungen im Gehirn durch Schizophrenie
Wir verstehen noch nicht wesentliche biochemische Prozesse im Gehirn, die für die Schizophrenie ausschlaggebend sind, aber allmählich beginnt sich dies auch mithilfe neuer Techniken zu lüften. Neurowissenschaftler haben in den letzten Jahren enorme Fortschritte bei Verständnis und Management der Schizophrenie gemacht.8
Die meisten Experten gehen heute davon aus, dass bei einem Großteil der an Schizophrenie erkrankten Patienten eine Dysregulation der dopaminergen Neurotransmission vorliegt. Neben einer gesteigerten Dopamin-Synthese und Aufnahmekapazität wurde in den Basalganglien auch eine vermehrte Dopaminausschüttung nach Verabreichung von geringen Mengen von Amphetamin gemessen. Dies könnte die Folge einer natürlichen Sensibilisierung des Dopaminsystems bei der Schizophrenie sein. Zwar gibt es auch Hinweise auf Veränderungen in der glutamatergen und serotonergen Neurotransmission bei der Schizophrenie; die entsprechenden Hypothesen sind im Gegensatz zur Dopamintheorie jedoch kaum durch wissenschaftliche Evidenz belegt. Unklar sind derzeit noch die pathogenetischen Faktoren, die zur Störung der dopaminergen Transmission führen.9
Unter einer „Dysregulation der dopaminergen Neurotransmission“ versteht man ein Ungleichgewicht bestimmter Neurotransmitter. Das sind chemischen Substanzen, so genannte Botenstoffe, mit denen die Nervenzellen (untereinander und mit anderen Zellen) Signale übertragen. Das Ungleichgewicht dieser Neurotransmitter verursacht Störungen der Informationsverarbeitung im Gehirn. Betrifft diese Störung den Neurotransmitter Dopamin und damit das dopaminerge System, kann das die Symptome der Schizophrenie hervorrufen.6
Neben diesen Stoffwechselstörungen im Gehirn weisen Betroffene im Vergleich zum Durchschnitt auch Veränderungen und Besonderheiten in einzelnen Gehirnstrukturen auf, beispielsweise in den Regionen, die für emotionales Verhalten verantwortlich sind.
Den Menschen im Blick, nicht nur die Krankheit
Um die Lebensqualität der Menschen mit Schizophrenie zu verbessern, setzen wir bei Janssen auf die Erforschung und Entwicklung innovativer Medikamente. Zwei zählen zum Goldstandard auf der WHO-Liste der unverzichtbaren Arzneimittel.
Antipsychotika sind ein wichtiger Baustein in den Maßnahmen der Schizophrenie. Unser Fokus liegt aber auf einer ganzheitlich-integrativen Behandlung. Das bedeutet, ein von Schizophrenie Betroffener benötigt neben Arzneimitteln noch weitere Unterstützung und Hilfen. Durch all diese Maßnahmen könnte die Lebensqualität der Betroffenen und ihrer Angehörigen verbessert und Rückfälle reduziert werden.
Kompass – Therapiebegleiter
Ein modulares Therapiekonzept für die Langzeitbehandlung der Schizophrenie

Janssen zählt zu den führenden forschenden Pharmaunternehmen in Deutschland. Innovative Medikamente sind jedoch nur ein Baustein der multimodalen Therapie, insbesondere bei psychiatrischen Krankheitsbildern. Aus diesem Grund entwickelte Janssen, zur Unterstützung einer kontinuierlichen und umfassenden Versorgung von Menschen mit Schizophrenie, das therapiebegleitenden Konzept kompass.
Kompass wurde speziell für die Langzeittherapie der Schizophrenie entwickeltes und beinhaltet vier für den Therapieerfolg sehr relevante Themenbereiche:
- Psychoedukation: Das Wissen über die eigene Erkrankung und wie man diese behandeln kann bildet die Grundlage, um als Mensch mit Schizophrenie die Therapie aktiv mitgestalten zu können. Die Psychoedukation ist aber auch für Angehörige und andere Bezugspersonen von großer Bedeutung, um den Betroffenen bestmöglich unterstützen zu können mit der Situation bewusst und erfolgreich umzugehen. Darüber hinaus schafft die „trialogische Zusammenarbeit“, also die Zusammenarbeit von Erkranktem, Angehörigen und Behandlern die Basis, um die Situation des Betroffenen gemeinsam zu verbessern.
- Therapiekontinuität: Eine erfolgreiche Langzeittherapie der Schizophrenie soll in erster Linie Rückfälle verhindern und beinhaltet naturgemäß viele Bausteine. Die Adhärenz, also das Therapiekonzept langfristig beizubehalten, ist neben dem reibungslosen Übergang aus der stationären in die ambulante Versorgung (Entlassmanagement) ein sehr wichtiger Faktor.
- Therapiezielplanung: Therapieziele sollten sich an den alltäglichen Bedürfnissen und Herausforderungen der Betroffenen und Angehörigen orientieren, sodass die Auswirkungen der Erkrankungen bestmöglich bewältigt werden können. Die langfristige Stabilität des Betroffenen sowie die (Re-)Integration in das soziale und berufliche Leben sind dabei die übergeordneten Ziele.
- Therapeuten-Patienten-Kommunikation: Eine wichtige Säule für den Erfolg der Schizophrenietherapie ist das vertrauensvolle Verhältnis zwischen Therapeut/dem therapeutischen Team und den Patienten. Besonders relevant ist die Einbindung von Betroffenen in medizinische Entscheidungsprozesse.
kompass kann die medikamentöse Therapie ergänzen und unterstützen. Ziel ist es, Patienten besser helfen zu können sowie Ärzten und therapeutischen Teams im Behandlungsalltag als Partner zur Seite zu stehen.
Entwicklung Hand in Hand mit Experten
Die Idee zu kompass entstand bereits im Jahr 2007. Seitdem wurde das Therapiekonzept von Janssen Deutschland kontinuierlich praxis- und alltagsnah in deutschlandweiten Kooperationsprojekten mit Experten aus über 40 Kliniken/Praxen, Betroffenen und Angehörigen stetig weiterentwickelt.
Brettspiel „Kompetenz“ – Ein therapeutisches Spiel zur Förderung individueller Kompetenzen
Das beliebte Brettspiel kompetenz ist ein spielerischer Ansatz in der Therapie von Menschen mit Schizophrenie. Das Ziel ist, emotionale, soziale und (meta-) kognitive Kompetenzen zu verbessern und zur Teilnahme an weiterführenden Therapien zu motivieren. Spielen kann dazu beitragen, Emotionen zu regulieren und die Bindung zu anderen Menschen zu festigen. Daher bietet das reale Spiel in der Gruppe auch die Möglichkeit, therapeutische Effekte zu erzielen. Wichtig ist die fachliche kompetente Begleitung der Teilnehmer während des Spiels.
Das Brettspiel kompetenz wurde gemeinsam mit dem Erfinder und Initiator des Spiels, Dr. med. Karsten Wolf, Facharzt für Psychiatrie und Psychotherapie, entwickelt.

- Preis: 200,00€ inkl. MwSt.
- Hinweis: Das Kompetenz-Spiel wurde für den Einsatz in therapeutischen Gruppen entwickelt und ist deshalb nur für Ärzte bzw. therapeutische Teams erhältlich. Eine Bestellung kann daher nur mit Stempel der medizinischen Institution erfolgen.
EM-150106
Was ist das Brettspiel “Kompetenz”?
Innerhalb einer vorgegebenen Zeit gilt es, in der Gruppe Aufgaben aus verschiedenen Themenbereichen zu lösen und so möglichst viele Punkte zu sammeln.
Das Spiel ist so aufgebaut, dass es mit einem, mehreren oder mit allen Themenbereichen gespielt werden kann. Die Themen können in Bezug auf Inhalt und Schwierigkeit an die Bedürfnisse der Spieler angepasst werden.
Am Ende gewinnt wahlweise das Team mit der höchsten Punktzahl oder die Erfahrung, die jeder Einzelne über sich selbst und seine Mitspieler gewinnen konnte.
Kompass Material für Sie zum kostenfreien Download





Nur für Ärzt:innen: zum Download bitte einloggen

Nur für Ärzt:innen: zum Download bitte einloggen
Video “Kompaktwissen Schizophrenie”
Dieses Video mit PD Dr. med. habil. Volker Busch bietet umfangreiche Informationen zum Thema Schizophrenie für Pflegekräfte und medizinische Fachangestellte
EM-150109
Übersicht der Videokapitel
(Minute 00:00 bis 01:47)
Kapitel 2: Daten und Fakten zur Schizophrenie
(Minute 01:47 bis 07:22)
Kapitel 3: Ursachen der Schizophrenie
(Minute 07:22 bis 17:47)
Kapitel 4: Symptome bei der Schizophrenie
(Minute 17:47 bis 29:50)
Kapitel 5: Frühwarnzeichen der Schizophrenie
(Minute 29:50 bis 35:12)
Kapitel 6: Krankheitsverlauf bei der Schizophrenie
(Minute 35:12 bis 42:29)
Kapitel 7: Therapiemöglichkeiten Schizophrenie
(Minute 42:29 bis 53:25)
Kapitel 8: Therapietreue und Rückfallprävention
(Minute 53:25 bis 61:00)
Hier finden Patient:innen, Angehörige und Interessierte leicht verständliche und fachlich fundierte Informationen zum Thema Psychosen. Inhalt, Aufbau und Ansprache sind speziell für Betroffene und deren Angehörige konzipiert.
Dieses Internetangebot informiert Patient:innen und Angehörige über wesentliche Aspekte der Schizophrenie (Ursachen, Symptome, Therapie etc.). Außerdem gibt die Webseite Tipps und Unterstützung zum Umgang mit der Erkrankung.
Maßnahmen bei Schizophrenie
Die Folgen der Schizophrenie können für die Betroffenen schwerwiegend sein und können, wenn sie unbehandelt bleiben, das Alltagsleben stark beeinträchtigen. Schizophrenie ist zwar nicht heilbar, lässt sich aber mit entsprechenden Therapieansätzen in vielen Fällen gut behandeln, so dass die Betroffenen heute ein annähernd normales Leben führen können.
Die Forschung der letzten Jahre hat außerdem gezeigt: Schizophrenie kommt nicht plötzlich über Nacht, die Krankheit entwickelt sich allmählich und je früher die Behandlung beginnt, desto besser ist die langfristige Prognose. So ist die Dauer der unbehandelten Erkrankung ein wichtiger Prädiktor für einen ungünstigen Verlauf, weswegen heute großer Wert auf Frühdiagnostik und Frühbehandlung gelegt wird.4
„Weitere Informationen für den medizinischen Fachkreis finden Sie hier“
Das könnte Sie auch interessieren
Quellen
- Jason CS et al. An evaluation of variation in published estimates of schizophrenia prevalence from 1990─2013: a systematic literature review. BMC Psychiatry 2015;15:193. https://bmcpsychiatry.biomedcentral.com/articles/10.1186/s12888-015-0578-7.
- Häfner H. et al. (2004) Onset and Early Course of Schizophrenia. In: Häfner H., Gattaz W.F. (eds) Search for the Causes of Schizophrenia. Springer, Berlin, Heidelberg.
- DGPPN (Hrsg.): S3-Leitlinie Schizophrenie, Kurzfassung, 15.03.2019. https://www.awmf.org/leitlinien/detail/ll/038-009.html (zuletzt besucht am 22.04.2021)
- Falkai P et al. (2016) Schizophrene Psychosen. In: Möller HJ., Laux G., Kapfhammer HP. (eds) Psychiatrie, Psychosomatik, Psychotherapie. Springer Reference Medizin. Springer, Berlin, Heidelberg.
- Jones Hannah J et al. Phenotypic Manifestation of Genetic Risk for Schizophrenia During Adolescence in the General Population. AMA Psychiatry. 2016;73:221-228. doi:10.1001/jamapsychiatry.2015.305.
- Psychiater und Neurologen im Netz: Schizophrenie-Ursachen. https://www.neurologen-und-psychiater-im-netz.org/psychiatrie-psychosoma... (zuletzt besucht am 20.04.2021)
- Nielsen SM et al. Association between alcohol, cannabis, and other illicit substance abuse and risk of developing schizophrenia: a nationwide population based register study. Psychol Med. 2017; 47:1668-1677. doi: 10.1017/S0033291717000162.
- Millan MJ et al. Altering the course of schizophrenia: progress and perspectives. Nat Rev Drug Discov. 2016; 15:485-515. doi: 10.1038/nrd.2016.28.
- Österreichische Gesellschaft für Neuropsychopharmakologie und Biologische Psychiatrie. Biologische Grundlagen der Schizophrenie. https://oegpb.at/2018/05/28/biologische-grundlagen-der-schizophrenie/ (zuletzt besucht am 20.04.2021)
Zuletzt geändert am: 04.06.2020
Autoren- & Quellinformationen
Dieser Text entspricht den redaktionellen Standards der Janssen Medical Cloud. Hier erfahren Sie mehr über unsere redaktionellen Standards.
Dieser Text wurde von Dr. Antonie Maria Wimmer, Mitarbeiterin bei Janssen Deutschland und Mitglied des Janssen Expertenbeirats, geprüft. Lernen Sie unseren Expertenbeirat kennen.